論文紹介LUCUBRATIONS
今月の主題
不整脈とめまい

今月の主題
不整脈とめまい
QT延長症候群
満岡孝雄、深谷眞彦、橋場邦武
循環科学 Vol. 2 No. 6:18 - 27, 1982.
「めまい」は種々の原因によって生じるが、その中で不整脈に起因するめまいは、一過性の心停止、心室性頻脈、心房細動などにより生ずる心拍出量の突然の停止または低下1)に基づく脳虚血発作2)である。このめまいは、原因となる不整脈の持続時間が長ければ、意識消失、痙攣などを生じ、さらに重篤な場合には急死に結びつく可能性をもっている点で、臨床的に単にめまいと軽視できない面が含まれている。
ここではめまいおよび失神発作(Adams‐Stokes発作)を一連の症状としてとらえ、その原因として述べることにする。
不整脈に伴うめまいの臨床的特徴
患者が際に感じているものを適切に表現できないことも少なくないので、こちらから具体的な内容をきき出す必要がある。めまいを患者が訴える場合に、突然に「フーとする」「フラフラする」「頭がカーと熱くなる」「地の底にひきこまれる」「気が遠くなる」「頭がボーとする」「目の前が暗くなる」などの表現を用いることが多く、問診にあたってはこのような表現で尋ねた方が患者にはわかりやすい。「くるくる目がまわる」「天井がまわる」「柱が一つの方向にながれる」などは、通常は内耳、前庭系障害に基づく回転性めまいのことが多く、問診によりある程度不整脈によるものとの鑑別が可能である。
不整脈に起因するめまいの特徴は、通常は突然に出現し、発作は秒単位のことが多く、数分を越えて持続することはまれである。時にめまいの原因となった不整脈を動悸として感じることもある。不整脈によるめまいは、失神発作の不全型とも考えられ、常に意識消失に至る可能性がある。意識障害が生じても数分を越えることはなく、後遺症が残ることはまれで、発作より回復後には発作前の行動を直ちに続行できるのが通常である。しかし時には逆行健忘におちいり、患者の話が不正確なこともあるため、居合わせた第三者より状況を聞くことも大切である。
めまいを来し得る不整脈
徐拍性不整脈および頻拍性不整脈は、ともにめまいを来し得る。徐拍性不整脈としては洞不全症候群(sick sinus syndrome)、房室ブロック、徐拍を伴う心房細動などがあげられ、これに対して頻拍性不整脈には、心室性頻拍、心室細動などの心室性不整脈と、WPW症候群で発作性心房細動をきたした場合、心房粗動で1:1房室伝導を生じた場合、発作性上室性頻拍、などの上室性不整脈があげられる。
以上のような不整脈が発生した時、基礎に心疾患がない人では動悸しか自覚しない場合でも、基礎に心疾患のある人や脳動脈硬化の強い高齢者では、同じ種類の不整脈でもめまいや失神発作を生じる場合がある。
以上あげた不整脈の各々について、実例を示しながら述べることにする。
洞不全症候群(sick sinus syndrome)3)
洞結節およびその周辺の障害に基づく不整脈の症例に対し、これらをまとめてよぶ臨床的概念として本症候群は提唱された4)。本症候群は、洞性徐拍、洞停止または洞房ブロックなどの徐拍性不整脈を基本とするものである。しかし、発作性心房細動、発作性心房粗動、あるいは発作性上室性頻拍などの発作性頻拍を伴う症例も少なくなく、これらは徐脈頻脈型として本症候群に含まれるが、特に頻脈が停止した時に長い心停止が認められることが多い。
本症候群でのめまいの症状は、洞房ブロックや洞停止による心停止あるいは頻脈発作が停止する際に生じる心停止による一過性の脳虚血によって生じる。本症候群で脳虚血症状を認める割合は比較的多く5)、当教室で経験した本症候群100例中、めまいあるいは失神発作を訴えた者は66例であった。
本症候群において高度の洞性徐拍が持続的に出現している場合や、洞房ブロックや洞停止が頻回に出現している場合などは、診断は容易であるが、本症候群の心電図所見は変動が大きく、時にはほぼ正常に近い洞調律を示す症例も少なくない。このためめまいなどの臨床症状から本症候群の可能性が疑われる症例では、頻回の心電図記録を行うことも重要である。このため必要に応じてモニターや、携帯用テープレコーダーに24時間連続して心電図記録ができ後に再生が可能なHolter心電計などによる心電図の長時間記録も行なわれる。しかし、これらを用いても症状のある時の心電図が記録されない場合もあり、仮に記録されてもその症例の最も重篤である時の程度を正確に反映していない可能性もある。このために本症候群では人工的に長い心停止を誘発する検査法としてoverdrive suppression test6)が用いられる。すなわち右心房に電極カテーテルを挿入して、90~200/分で30秒~2分間の心房ペーシングを行ない、これを突然中止して、最初に出現する洞性収縮のP波までの時間を計測する。この計測値を洞結節回復時間sinus node recovery time(SNRT)といい、これにより、本症候群の重症度をある程度判断することが可能である。
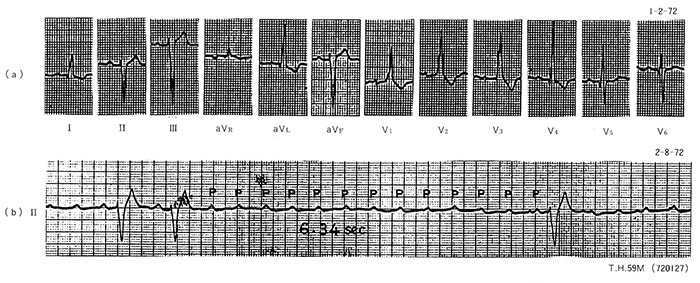
図1. 洞不全症候群(症例1)、73歳、男性(760264)
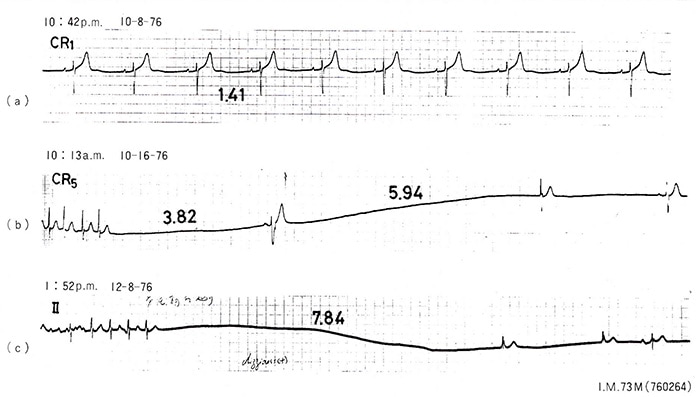 (a)長時間心電図記録装置(Holter心電計)で記録された洞性徐拍、心拍数42/分、(b)および(c)は発作性心房細動停止時の記録で、長い洞停止に房室接合部性補充収縮を伴っている。(b)では3.82秒、5.94秒の心停止を、(c)では7.84秒の心停止を認め、この時それぞれめまい発作を認めた。
(a)長時間心電図記録装置(Holter心電計)で記録された洞性徐拍、心拍数42/分、(b)および(c)は発作性心房細動停止時の記録で、長い洞停止に房室接合部性補充収縮を伴っている。(b)では3.82秒、5.94秒の心停止を、(c)では7.84秒の心停止を認め、この時それぞれめまい発作を認めた。
本症候群でめまいや失神発作を伴う場合は、アトロピン、 β-刺激剤などの薬物による治療が奏効しないことが多いため、人工ペースメーカー植込みの適応7)となる。
症例1(図1):73歳、男性、760264。
3年前、電車を待っている時に、前ぶれもなく急に「頭がボー」とし、「あぶない」と思った瞬間意識消失をきたし転倒した。すぐに周囲のさわぎで気がつき、直ちに起き上がりタクシーにて帰宅。その後も2回の失神発作と頻回の瞬間的な「頭がボー」とする感じを認めたため入院した。
図1(a)は症状のない時の心電図記録で、1分間に42の安定した洞性徐拍を認めている。(b)および(C)はそれぞれ別の日にめまい発作を生じた時のもので、発作性心房細動停止後に洞停止による長い心停止が出現している。本例はペースメーカー植込みの適応と考えられたが、症状が短時間という理由で患者の同意が得られなかった。しかし本例のような患者に、高所作業中や車の運転中などに症状が出現した場合、重大な結果を招く可能性があり、この意味からも人工ペースメーカー植込みが勧められる。
房室ブロック3)
房室ブロックでめまい、失神発作をきたすことはよく知られている。完全房室ブロックに下位自動能中枢からの一過性の進出ブロックが生じ、さらに高度の徐拍が生じた場合、あるいは第1度ないし2度の房室ブロックから突然完全房室ブロックに移行した場合に、めまいなどの発作を生じると考えられるが、高度ないし完全房室ブロックに伴う一過性の心室性頻拍や心室細動が、その原因となることが多いことも認められている。
めまい、失神発作を有する患者に、完全房室ブロックを認める場合には、診断は比較的容易である。しかし房室ブロックも時間によりかなり変動を認めることも少なくはなく、記録された心電図が第1度ないし2度の房室ブロックを示したり、あるいは全く房室ブロックの所見を示さない場合には、めまいの原因として不整脈を見のがす可能性がある。このような場合には次のような所見に注目することにより、高度の房室ブロック出現の可能性をある程度予測することができる。
(1)2度の房室ブロックの場合、P-R間隔が徐々に延長しその後に心室群が脱落する Wenckebach型より、P-R間隔に変動がなく突然心室群が脱落する Mobitz II型の方が、より高度の房室ブロックヘと進行しやすい(図2(a)および(b))。
図2
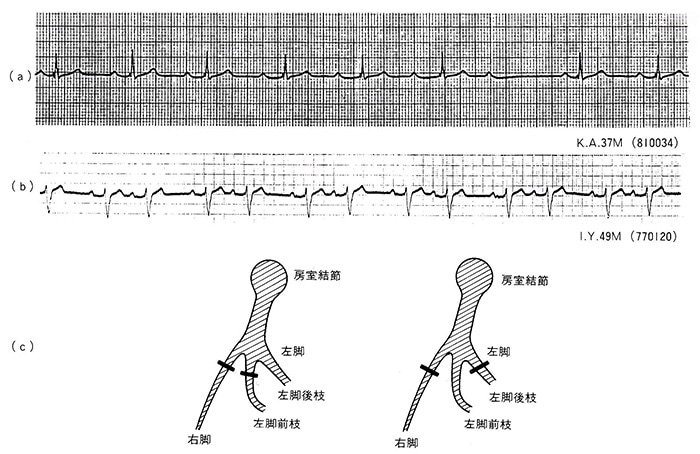 (a)および(b)は第2度房室ブロックを示しているが、(a)は Wenckebach 型で、(b)は Mobitz II型(3:2房室伝導)である。(b)はより高度の房室ブロックヘと進行しやすい。(c)は二枝ブロックを示したものである。左側は右脚ブロック十左脚前枝ブロック(図5参照)であり、右側は右脚ブロック+左脚後枝ブロックであるが、それぞれ残された1枝がブロックされると房室ブロックを生じることになる。
(a)および(b)は第2度房室ブロックを示しているが、(a)は Wenckebach 型で、(b)は Mobitz II型(3:2房室伝導)である。(b)はより高度の房室ブロックヘと進行しやすい。(c)は二枝ブロックを示したものである。左側は右脚ブロック十左脚前枝ブロック(図5参照)であり、右側は右脚ブロック+左脚後枝ブロックであるが、それぞれ残された1枝がブロックされると房室ブロックを生じることになる。
(2)1度ないし2度の房室ブロックで、QRS幅が0.12秒以上の場合、0.11秒以下に比較して高度の房室ブロックを生じやすい。
(2)刺激伝導系はHis束から右脚、左脚前枝、左脚後枝の三枝に分かれるが、三枝のうち二枝にブロックが生じた場合、他の一枝がブロックされると房室ブロックに進行する可能性が強い8)。例えば、右脚ブロックに左脚前枝ブロックが合併した二枝ブロックに、左脚後枝ブロックがさらに合併すると房室ブロックを生じる(図2(C)および図5)。
房室ブロックにめまいや失神発作を伴う例では人工ペースメーカーの適応である。また二枝ブロックや三枝ブロック(たとえばP-R延長+右脚ブロック+左脚前枝ブロック)の心電図所見を認める例では、房室伝導が保たれている場合でも、Adams‐Stokes発作の確実な場合には、積極的にペースメーカー植込みが勧められる。
このほか、経静脈的に電極カテーテルを心腔内に挿入し、三尖弁領域からヒス束電位を記録するヒス束心電図法は、房室伝導障害の部位の診断に用いられる。一般に、ヒス束より下位の障害による房室ブロックは、ヒス束より上位の障害によるものに比較して高度の房室ブロックに進行しやすく、まためまい、失神発作を来しやすい。
症例2(図3および4):50歳、女性、630322。
1963年初、労作時の呼吸促迫が出現。5月バケツに土を入れて運んでいる時に、動悸に続いて初めて眼前暗黒感を覚えた。5月中旬夜間の呼吸困難も出現したため6月初入院となった。入院後は図3に示すような毎分30心拍前後の完全房室ブロックが記録された。入院中4回の数秒~1分位の強直性痙攣を伴う失神発作(Adams-Stokes発作)が出現した。8月26日突然Adams-Stokes発作が出現し、心電図では図4(a)、(b)に示すような心室性頻拍が認められた。その後に図4(c)、(d)に示すような完全房室ブロックで、しかも補充収縮の出現しにくい状態を認め、硫酸オルシプレナリン(アロテック)も併用した。約2日後より安定した補充収縮が出現する完全房室ブロックヘと移行した。この頃はまだ人工ペースメーカー植込みが一般的でなく、薬物投与による保存的治療で経過をみていたが、約5年後再びAdams-Stokes発作を頻発したため人工ペースメーカーを植込み、日常生活へ復帰した。
図3. 完全房室ブロック(症例2)、50歳、女性(630322)
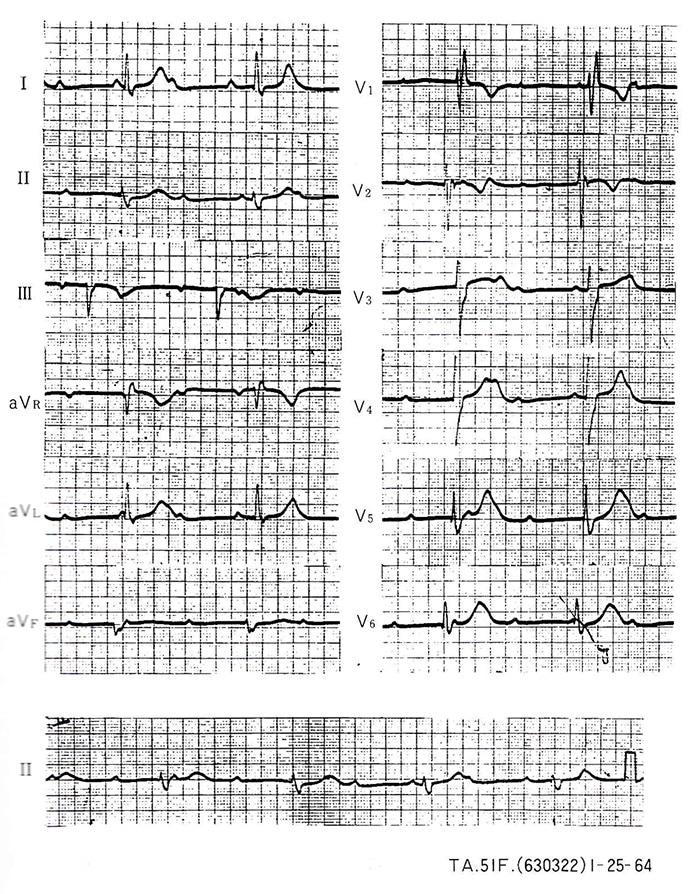 入院中の心電図で完全房室ブロックを認め、QRSの幅は0.16秒と広く、R—R間隔は1.88秒であった。
入院中の心電図で完全房室ブロックを認め、QRSの幅は0.16秒と広く、R—R間隔は1.88秒であった。
図4. 完全房室ブロック(症例2)、50歳、女性(630322)
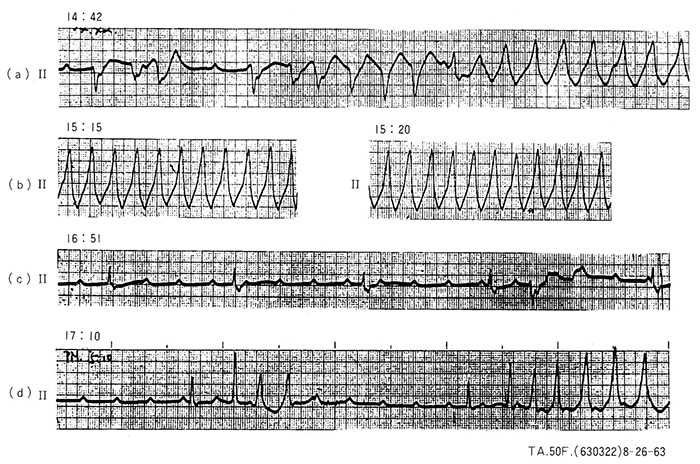 1963年8月26日。入院中失神発作をくり返している時の心電図。(a)および(b)は心室性頻拍、(c)および(d)には完全房室ブロックで、補充収縮の出現しにくい状態を認める。
1963年8月26日。入院中失神発作をくり返している時の心電図。(a)および(b)は心室性頻拍、(c)および(d)には完全房室ブロックで、補充収縮の出現しにくい状態を認める。
症例3(図5):59歳、男性、720127。
10数年来狭心症発作を認め、心不全にて入院。この時の心電図は図5(a)の12誘導であるが、P-R間隔0.22秒の1度の房室ブロックに完全右脚ブロック、および高度の左軸偏位(-75°)により左脚前枝ブロックを合併していると考えられ、P-R延長もあることから左脚後枝の障害も示唆された。本例は約3カ月後に図5(b)に示すような完全房室ブロックに補充収縮の出現しがたい、いわゆるblock in blockを呈し、Adams-Stokes発作を生じ、緊急に人工ペースメーカーを植込み救命し得た。
遺伝性QT延長症候群9)、10)
遺伝性QT延長症候群は、Jervell-Lange-Nielsen症候群とRomano-Ward症候群の2つの型よりなり、両者には先天性聾啞の有無と遺伝形式に相違を認めるが、ともに持続的なQT延長、主に心室細動による失神発作、および急死を主徴とする遺伝性疾患である。本症候群におけるQT延長の原因はいまだ不明であるが、交感神経系の異常やプルキニエ線維の活動電位の異常などが関与している可能性が考えられる。
本症候群は比較的稀な疾患と考えられているが、著者らは現在まで9家系を経験している。本症候群は幼小児に発症することが多いため「てんかん」と誤診されている例も多く、幼小児期のめまい、失神発作の患者には心電図記録がぜひとも必要である。
図5. いわゆる二枝ブロックから三枝ブロックに進行した症例(症例3)、59歳、男性(720127)
 (a)の12誘導では右脚ブロックと左脚前枝ブロックに、さらに1度の房室ブロックを認める。(b)は、約3カ月後の完全房室ブロックであるが、残されていた左脚後枝にも完全ブロックが生じた結果三枝ブロック、すなわち完全房室ブロックを呈したと考えられる。補充収縮の出現しがたい完全房室ブロックで、この患者はAdams-Stokes発作を呈した。
(a)の12誘導では右脚ブロックと左脚前枝ブロックに、さらに1度の房室ブロックを認める。(b)は、約3カ月後の完全房室ブロックであるが、残されていた左脚後枝にも完全ブロックが生じた結果三枝ブロック、すなわち完全房室ブロックを呈したと考えられる。補充収縮の出現しがたい完全房室ブロックで、この患者はAdams-Stokes発作を呈した。
症例4(図6):7歳、男児、730142。
入院約2週間前に意識消失および全身性強直痙攣の発作が出現し、てんかんを疑われ脳波などとるが異常なしとされた。その後も発作がくり返し出現するため緊急入院となった。図6(a)は発作のない時の心電図であるが、QTc 0.53秒とQT延長を示し、またV2~3で特異な形をしたT波を認める。(b)~(d)は失神発作前後の心電図であるが、(b)では著明に延長したQTと、これにR on Tの形で頻発する心室性期外収縮を認める。(C)は失神発作中で一過性の心室粗細動を呈している。これが停止した後も心室性期外収縮が頻発しながら、(d)の洞調律に復した。この時の QTc は0.68秒と著明に延長を示している。
図6. Romano-Ward症候群(症例4)、7歳、男児(730142)
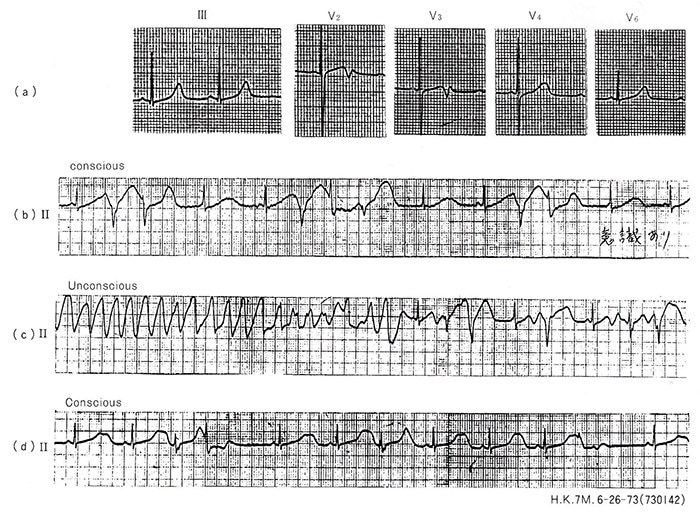 (a)は発作のない時に記録した心電図であるが、QTc 0.53秒とQT延長を認め、V2、V3で特異な形のT波を示している。(b)〜(d)は発作前後のもので、(b)は心室性期外収縮が頻発、(c)は心室性粗細動、(d)は発作後の洞調律で、QTc0.68秒と著明に延長している。
(a)は発作のない時に記録した心電図であるが、QTc 0.53秒とQT延長を認め、V2、V3で特異な形のT波を示している。(b)〜(d)は発作前後のもので、(b)は心室性期外収縮が頻発、(c)は心室性粗細動、(d)は発作後の洞調律で、QTc0.68秒と著明に延長している。
心室性不整脈
心室性頻拍には著明な心拍出量の低下を招き、めまいや意識障害を伴うものがある。さらに、心室性頻拍は急死につながる重篤な不整脈である心室粗動や心室細動に移行する可能性をもっている点でも重篤な心室性不整脈と考えられる。心室性頻拍や心室細動などは、心筋梗塞、心筋炎、心筋症などの器質的心疾患を有する例や、電解質異常、QT延長、ジギタリス中毒、抗不整脈剤投与中に認められることが多い。時に心室性頻拍は何らの器質的心疾患が見出せない症例に認められることもある。
1拍の心室性期外収縮が心電図上T波の頂点付近に生じた場合(すなわちR on T)、心室性期外収縮が2~5拍連なる場合、多源性の期外収縮を認める場合(図7)、QT延長や徐拍に伴う心室性期外収縮の場合などには、心室性頻拍、心室細動を起こす可能性がある。
図7
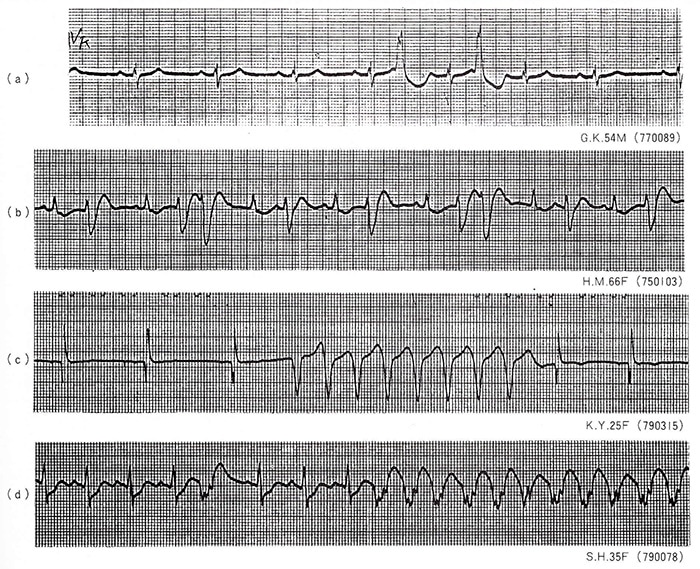 (a)〜(c)はいずれも心室性頻拍をきたした症例の心室性期外収縮を示したものである。(a)はT波の頂点付近に生じた心室性期外収縮で、いわゆるR on Tである。(b)は、心室性期外収縮の2連発が多発しており、(c)は心室性期外収縮が、8拍連なる、いわゆる shot run を示している。いずれも心室性頻拍に移行する危険性が大きい。(d)は心室性期外収縮から心室性頻拍を生じた時のものである。
(a)〜(c)はいずれも心室性頻拍をきたした症例の心室性期外収縮を示したものである。(a)はT波の頂点付近に生じた心室性期外収縮で、いわゆるR on Tである。(b)は、心室性期外収縮の2連発が多発しており、(c)は心室性期外収縮が、8拍連なる、いわゆる shot run を示している。いずれも心室性頻拍に移行する危険性が大きい。(d)は心室性期外収縮から心室性頻拍を生じた時のものである。
図8. 1:1房室伝導を認めた心房粗動、39歳、男性(800118)
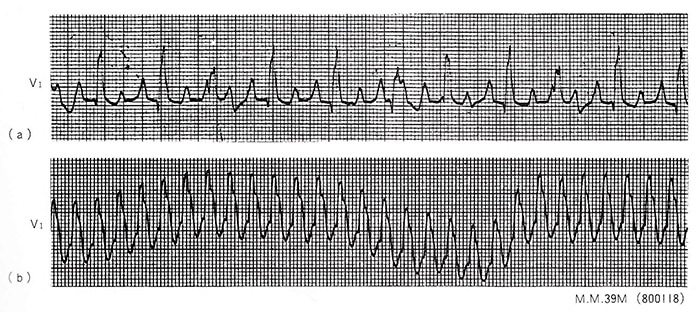 肺動脈弁狭窄、三尖弁閉鎖不全の症例に認められた心房細動である。(a)は2:1〜3:1の完全右脚ブロックを伴う心房粗動であるが、(b)は動悸にひきつづいて「めまい」を訴えた時のもので、1:1房室伝導の心房粗動である。この直後に電気ショックをかけ洞調律へ復帰した。
肺動脈弁狭窄、三尖弁閉鎖不全の症例に認められた心房細動である。(a)は2:1〜3:1の完全右脚ブロックを伴う心房粗動であるが、(b)は動悸にひきつづいて「めまい」を訴えた時のもので、1:1房室伝導の心房粗動である。この直後に電気ショックをかけ洞調律へ復帰した。
上室性不整脈
心房粗動で1:1房室伝導を生じた場合(図8)や、WPW症候群で発作性の心房細動をきたした場合は、1分間300あるいはそれ以上の非常な頻拍となり得るため、めまい、失神発作をきたす場合がある。WPW症候群では発作性上室性頻拍を呈する症例の方が多いが、心房細動を伴うWPW症候群の中には、図9(b)のような極端に速い頻拍を呈することもあり、このような心房細動から心室細動に移行した報告例もある11)。
上室性期外収縮が散発する場合にはめまいを呈することはないが、通常の心房細動でも著明な頻拍を呈する場合や、発作性上室性頻拍では、時にめまいをきたすこともある。とくに器質的心疾患を有する症例や脳動脈硬化の強い高齢者ではめまいが生じ得る。
症例5(図9):57歳、男性、740197。
2年前に突然に動悸、息切れ、および眼前暗黒感が出現。図9の(a)は非発作時のものでデルタ波を認めWPW症候群と診断される。(b)は動悸発作時の心電図で発作性心房細動を示し、1分間200~250の不規則な心拍を呈している。時に心室性頻拍との鑑別が困難な場合もあるが、心拍の不規則性が強いことや著明な頻拍を呈することが多いことなどから鑑別できる。
不整脈に起因するめまいは、失神発作、Adams-Stokes発作の不全型というべきもので、心停止、心室細動の持続が長ければ常に急死に結びつく危険があり、この点単なるめまいとして軽視することはできない。めまいは一過性のことが多いために常に発作時の心電図を記録できるとは限らない。最近では長時間心電図記録装置が不整脈の検出に用いられる。病歴により不整脈に起因するめまいと考えられる時には、1枚の心電図で判断せずくり返し心電図を記録することが大切であるとともに、場合によっては専門医にてヒス束心電図や心臓ペーシング法を主とする臨床心臓電気生理検査を行なうことも必要である。
図9. WPW症候群(症例5)、57歳、男性(740197)
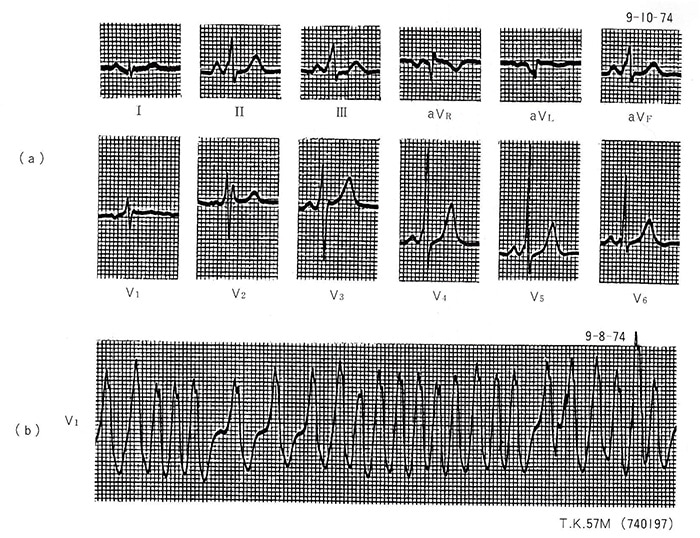 (a)は非発作時の12誘導心電図で、V4〜5にて明らかなP-R間隔の短縮とデルタ波を認める。(b)は動悸発作中のもので一見心室性頻拍を思わせるが、発作性心房細動であり、1分間200〜250の不規則かつ著明な頻拍を呈している。
(a)は非発作時の12誘導心電図で、V4〜5にて明らかなP-R間隔の短縮とデルタ波を認める。(b)は動悸発作中のもので一見心室性頻拍を思わせるが、発作性心房細動であり、1分間200〜250の不規則かつ著明な頻拍を呈している。
文献
- Benchimol, A., Maroko, P., Gartlan, J. et al.: Continuous measurements of arterial flow in man during atrial and ventricular arrhythmia. Am. J. Med., 46:52, 1969.
- Corday, E. and Irving, D.W.: Effect of cardiac arrhythmia on the cerebral circulation. Am. J. Cardiol., 6:803, 1960.
- 橋場邦武:内科診療の進歩、徐拍性不整脈、洞不全症候群および房室ブロックを中心に. 日内誌, 6:19, 1980.
- Ferrer, M.I.: The sick sinus syndrome in atrial disease. JAMA, 206:645, 1968.
- Rubenstein, J.J., Schulman, C.L., Yurchak, P.M. et al.: clinical spectrum of sick sinus syndrome. Circulation, 46:5, 1972.
- Narula, O.S., Samet, P. and Javier, R.P.: Significance of the sinus node recovery time. Circulation, 45:140, 1972.
- 橋場邦武:不整脈の治療—ペースメーカー治療の適応の決め方. 内科, 42:51, 1978.
- 橋場邦武:3枝ブロックの診断基準・病型分類・重症度. 内科, 45:1088. 1982.
- 木谷文博、橋場邦武:遺伝性QT延長症候群. 臨床内科, 18:150, 1982.
- Vincent, G.M. et al.: Q-T interval syndromes. Prog. Cardiovasc. Dis., 16:523, 1974.
- Dreifus, L.S., Haiat, R., Watanabe, Y. et al.: Ventricular fibrillation, A possible mechanism of sudden death patients with Wolff-Parkinson-White syndrome. Circulation, 43:520, 1971.



